
Underwater ESDとは
Underwater ESD(UESD)は、浸水下で行うESDとして、2016年に初めて論文(大腸病変の症例報告)として発表されました1。従来の送気下で行われるESD(送気下ESD)にはない利点があり、主に大腸や十二指腸の症例に対する有用性が報告されています2, 3。一方で、出血・気泡による視野障害が問題になる場面がありますが、近年、新しいデバイス・テクニックによる対策が進んでいます。
Underwater ESDの定義
今のところ、確立された定義はありませんが、
「粘膜下層剥離を浸水下で行い、その他の過程(マーキング、局注、粘膜切開など)は送気下・浸水下を問わない」
としている報告が多いです。
基本的に生理食塩水で浸水状態としますが、水を用いた報告もあります。
なお、生理食塩水(saline)の中で行うことを強調し、saline immersion therapeutic endoscopy (SITE)と呼ばれることもあります4。
Underwater ESDが開発された背景
Underwater ESDは、送気下ESDの困難な局面を克服するために発展してきました。
送気下ESDの困難な局面の例としては、
・病変が重力側にある場合:集まった液体による視野障害、粘膜フラップ展開不良
・粘膜下層に線維化がある場合:粘膜下層剥離が困難
が挙げられます。
このような場合、施術に長時間を要したり、穿孔のリスクが高くなったりします。
一方、Underwater ESDでは後述する様々な利点を活用することで、これらの困難な局面を克服できる可能性があります5。
Underwater ESDの原理
Underwater ESDは、単に「浸水下で行うESD」という環境的変化にとどまらず、浸水環境特有の物理的特性を積極的に活用する手技です。主な原理は以下の通りです。
1.浮力と重力の関係
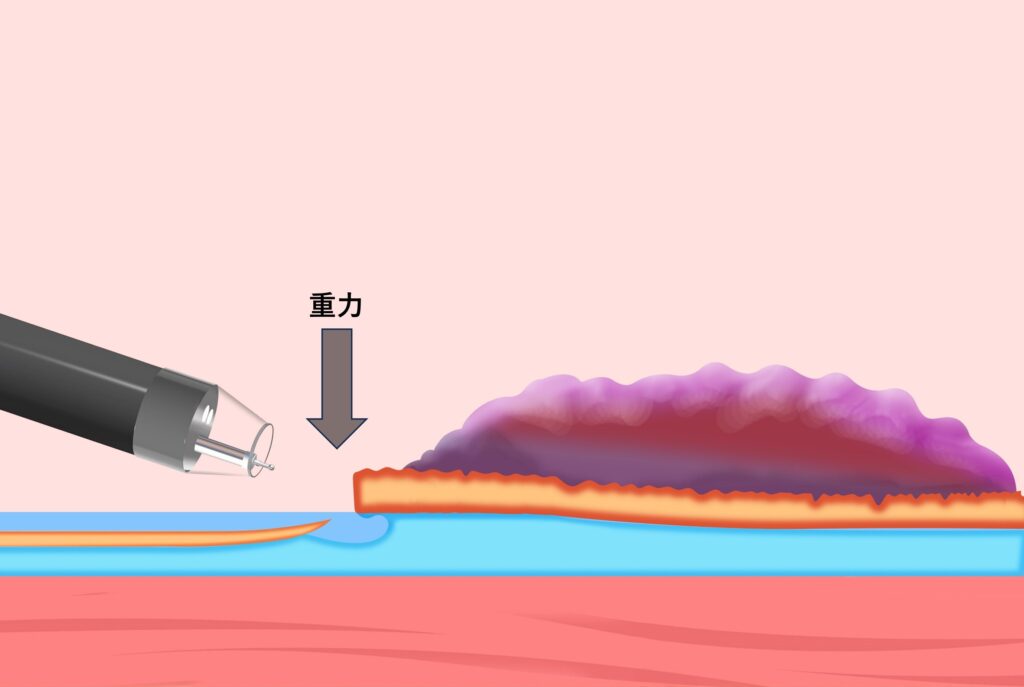
病変が重力側の場合、送気下では重力の作用で粘膜フラップが展開しにくくなります(図1)。
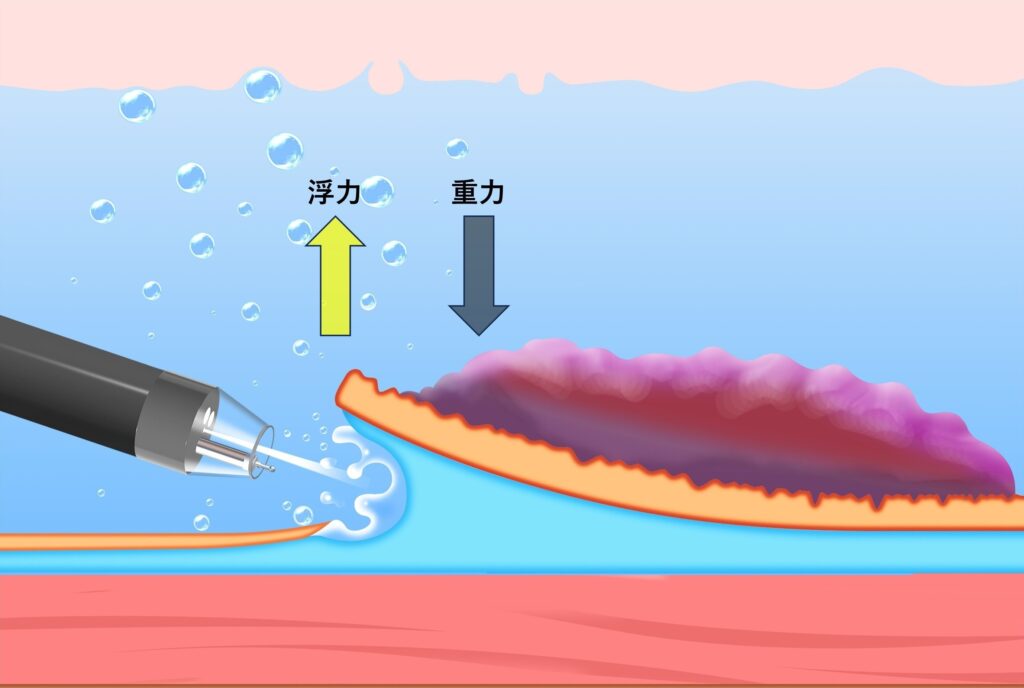
浸水下では、病変には浮力が作用します。浮力は重力と逆方向に作用するため、病変が重力側に位置する場合、粘膜フラップの展開を補助する方向に働きます(図2)。
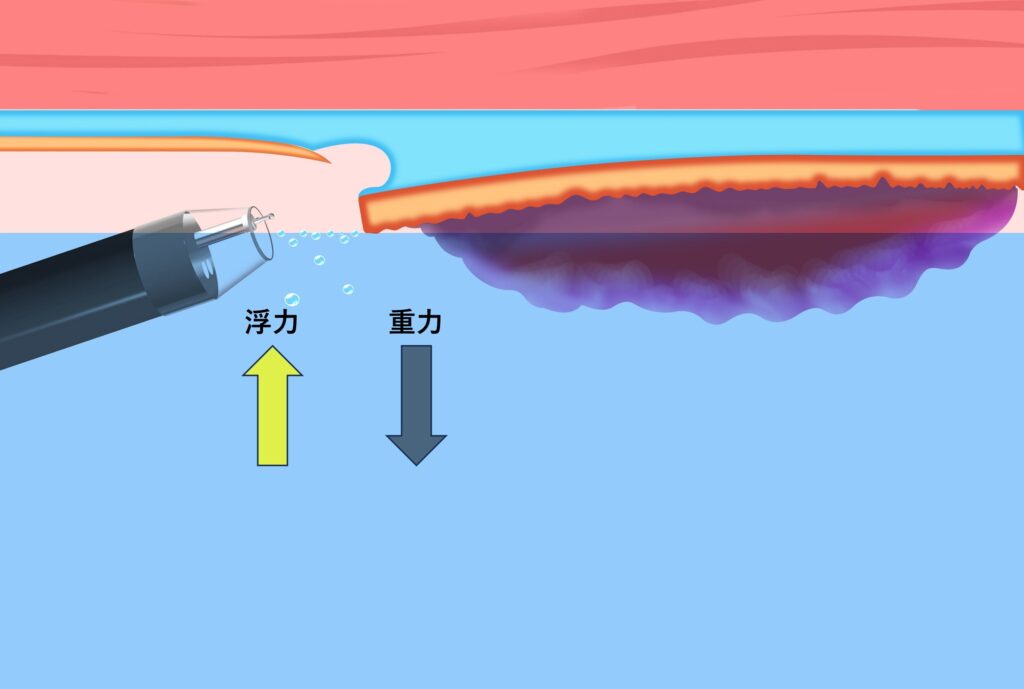
一方、病変が非重力側に位置する場合には、浮力がフラップ展開を妨げる方向に働く場合もあります(図3)。
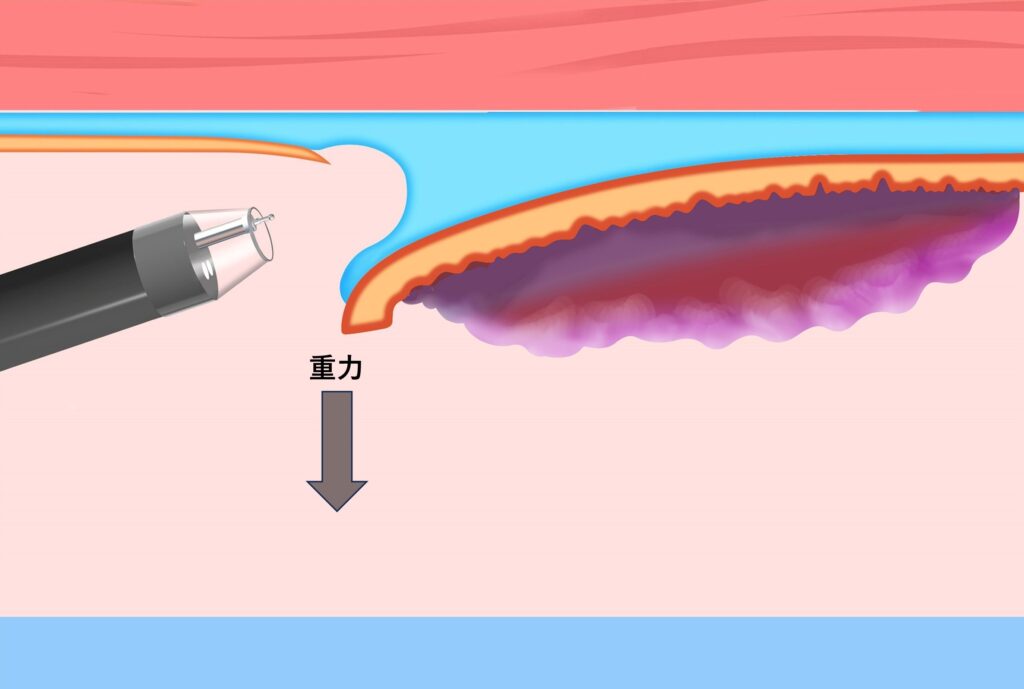
この場合は、送気下ESDにおける重力トラクションの方が有利な場面も存在します(図4)。
2.液体と気体の集まる場所と重力の関係
液体は重力側に集まり、気体や気泡は重力側の対側に集まります。
この性質により、病変が重力側に位置する場合、浸水状態を安定して維持しやすくなります(図2)。
一方、重力側の対側では、浮かんできた気泡やエアポケット(局所的な気体の空間)の出現により浸水状態を維持しにくくなります(図3)5。
3.光学的特性
浸水下では、送気下と比べ、以下のような見え方の違いがあります。
- 拡大効果(約1.3倍)
- 光の反射の抑制
- レンズへの残渣や脂肪の沈着による視野障害を抑制できる
- レンズに張り付いた粘液をはがしやすい
これらの効果により、粘膜下層などを認識しやすくなります。
4.吸熱効果
吸熱効果とは、まわりの熱を吸い取って、温度を下げる働きのことです。豚の大腸モデルでUnderwater polypectomyの吸熱効果が示された報告があり、Underwater ESDでも同様の機序が働く可能性があります。
5.腸管内圧の低下(low pressure endoscopy)
生理食塩水はガスに比べ拡散しにくく、病変周囲のみを局所的に拡張させやすくなります。この結果、腸管内圧が比較的低い状態で手技を進められる可能性があります。この概念は、low pressure endoscopyと報告されており、元々、ゲル浸漬法を用いた止血手技の文献で用いられました6。同様の考え方はUnderwater ESDでも応用可能と考えられます。
Underwater ESDのメリット
上記の原理に基づき、Underwater ESDには以下のような臨床的メリットがあります。
1.重力側で浮力を利用できる
重力側病変において、浮力により粘膜フラップの展開が得られやすく、粘膜フラップの下へ入り込みやすくなります(図2)2。
2.重力側で気液境界による視野障害を回避できる
送気下ESDの際、病変が重力側にあると、集まってきた液体と気体の境界(気液境界)による視野障害が起こりやすくなります(図1)。一方、Underwater ESDでは、浸水状態にしやすく、気液境界による視野障害を回避しやすくなるというメリットがあります(図2)2。
3.線維化症例での層構造の認識向上
拡大効果などの光学的特性により、粘膜下層の層構造を認識しやすく、線維化症例や脂肪組織が豊富な症例において有用である可能性があります2, 7。
4.ESD後凝固症候群(PECS)軽減の可能性
ESD後凝固症候群(PECS)とは、明らかな穿孔がないのに、限局性の腹痛などを呈する状態のことで、特に大腸ESD後に問題になりやすいとされています。後ろ向き研究では、Underwater ESDの吸熱効果により大腸ESDにおけるPECSの発生率が低下する可能性が示唆されています8。
5.Low pressure endoscopyの効能
腸管を虚脱させた状態を維持することで、患者の腹部膨満感軽減、内視鏡操作性の向上、狭いスペースへの入り込みのサポートなどの効果が期待できます。ただし、腸管内に生理食塩水が過剰に貯留すれば内圧は上がり、「low pressure」とは言えなくなるため、吸引などで調整することが必要です。
6.水圧によるトラクション効果(water pressure method)
ウォータージェットで送水すると、送気下では水しぶきで見えにくくなりますが、浸水下では水しぶきがないため、視野を保つことができます。そのため、ウォータージェットで発生する水圧を活用し、切開した粘膜の間を開いたり、粘膜フラップをめくったりすることで、粘膜フラップの下へ入り込みやすくなります。十二指腸の症例で特に有効です9。
Underwater ESDの課題
UESDの課題として、出血および気泡による視野障害が挙げられます。
出血による視野障害
出血すると、血液と生理食塩水が混ざり合い、視野障害を来します。ウォータージェットで送水し、視野確保するようにします。静脈性出血では血液が狼煙のように観察され、出血点を同定しやすい場合が多いです。一方、動脈性出血では、モニター画面が真っ赤になり視野をとれない状態(red out)になる場合が多いため、フード先端での圧迫止血を利用した迅速な視野確保が重要となります。詳細は別記事で解説します。
気泡による視野障害
気泡は粘膜切開、粘膜下層剥離時に発生し、視野障害の原因となります。気泡の発生量は、基本的に凝固波(swiftCOAG®など)の方が切開波よりも多いため、血管が乏しい場所はendoCUT® Iなどの切開波を用いるようにします。フード内に気泡が入った場合は、吸引するか、ウォータージェットでフード先端から追い出して視野を確保するのが基本的な対応となりますが、手技が煩雑になる場合があります。近年、新しいデバイス、テクニックが報告されており対策が進んでいますが、詳細は別記事で解説します。
今後の展望
定義の整理(Underwater ESD、Dual-approach ESD、送気下ESDの区別)
前述した通り、Underwater ESDには現時点で国際的に確立された定義は存在しません。
例えば、
・マーキング、局注、粘膜切開、粘膜下層剥離のどの段階から浸水下に移行するか
・術中に送気下ESDに切り替えた症例をどのように分類するか
といった点については、報告ごとに取り扱いが異なっています。
近年、送気下ESDとUnderwater ESDの手技効率や安全性を比較する研究が増加していますが、これらの定義が明確でない場合、結果の解釈に影響を及ぼす可能性があります。
特に、術中に送気下ESDへ切り替えた症例の扱いは、研究設計上の重要な論点となります。
2025年にGastrointestinal Endoscopy誌に報告されたメタ解析(送気下ESD vs. Underwater ESD)10では、Underwater ESD群において、施行時間が短縮し、剥離速度の向上が示されました。
しかし、各研究における「送気下への切り替え」の取り扱いは必ずしも統一されておらず、浸水下手技と、状況に応じて送気下へ移行する手技がUnderwater ESD群に含まれている可能性があり、以下のような問題をもたらします。
・比較の構造が対等ではない(Underwater ESD群だけ切り替えが認められている)
・得られた研究の解釈をどうするか(完全な浸水が有効なのか、状況に応じて送気下へ切り替える戦略が有効なのかが判然としない)
このような背景から、筆者はDual-approach ESDという概念を用い、手技を以下の様に整理することを提案しました11, 12。
・Underwater ESD
・Dual-approach ESD (Underwater ESDと送気下ESDを状況に応じて切り替える手技戦略)
・送気下ESD
今後、Underwater ESDを評価する際には、これらの手技を区別したうえで研究を進めることにより、Underwater ESDの真の有効性や適応がより精緻に評価されることが期待されます。
デバイス最適化
ESDは元々、CO2などの送気下で行われてきた関係で、現在市販されているESD用デバイスは基本的に送気下での使用に適した構造になっています。そのため、必ずしも浸水下での使用には適していません。
浸水下では通電しにくくなるため、ナイフや止血鉗子を使用する際、切開能・凝固能が低下しやすいといった問題が起きる場合があります。対策としては、高周波装置の出力を上げる、モードを変えるなどの方法があります。バイポーラのデバイスを用いる方法もありますが、ナイフにおいては、先端系のJet B-knife (ゼオンメディカル)しかなく、選択肢が限られているため、今後は他の形状のナイフの開発が望まれます。
また、フードに関しても、送気下とは異なった機能が求められます。送気下では、フード内に溜まった液体が視野確保を妨げますが、浸水下では気泡が視野確保を妨げます。そのため、気泡対策として新しいフード設計が報告されています(図5)13, 14。

出典:Nagata M. Digestive Endoscopy 2022; 34: 654. © 2022 Japan Gastroenterological Endoscopy Society (Wiley)
まとめ
Underwater ESDは、単なる環境変化ではなく、重力・浮力・光学特性・腸管内圧制御・水圧といった複数の物理的要素を組み合わせた手技と言えます。送気下ESDにはないメリットがある一方、出血・気泡による視野障害などのデメリットもあります。今後は、Underwater ESD、Dual-approach ESD、送気下ESDの区別を明確にすることで定義を標準化し、その位置づけがより明確になることが期待されます。
引用文献
1. Yoshii S, Hayashi Y, Matsui T, et al. "Underwater" endoscopic submucosal dissection: a novel technique for complete resection of a rectal neuroendocrine tumor. Endoscopy 2016; 48: E67-E68.
2. Nagata M. Usefulness of underwater endoscopic submucosal dissection in saline solution with a monopolar knife for colorectal tumors (with videos). Gastrointest Endosc 2018; 87: 1345-1353.
3. Kato M, Takatori Y, Sasaki M, et al. Water pressure method for duodenal endoscopic submucosal dissection (with video). Gastrointest Endosc 2021; 93: 942-949.
4. Despott EJ, Murino A. Saline-immersion therapeutic endoscopy (SITE): An evolution of underwater endoscopic lesion resection. Dig Liver Dis 2017; 49: 1376.
5. Nagata M, Namiki M, Fujikawa T, et al. Prospective randomized trial comparing conventional and underwater endoscopic submucosal dissection for superficial colorectal neoplasms. Endoscopy 2025; 57: 484-491.
6. Yano K, Yano T, Nagayama M, et al. Hemostasis of an actively bleeding lesion at the ileocecal valve by low-pressure endoscopy using the gel immersion technique. VideoGIE 2021; 6: 184-186.
7. Ozeki Y, Hirasawa K, Ikeda R, et al. Safety and efficacy of water pressure endoscopic submucosal dissection for colorectal tumors with submucosal fibrosis (with video). Gastrointest Endosc 2021; 94: 607-617.e602.
8. Koyama Y, Fukuzawa M, Aikawa H, et al. Underwater endoscopic submucosal dissection for colorectal tumors decreases the incidence of post-electrocoagulation syndrome. J Gastroenterol Hepatol 2023; 38: 1566-1575.
9. Yahagi N, Nishizawa T, Sasaki M, et al. Water pressure method for duodenal endoscopic submucosal dissection. Endoscopy 2017; 49: E227-E228.
10. Singh S, Mohan BP, Vinayek R, et al. Underwater versus conventional endoscopic submucosal dissection for colorectal lesions: systematic review and meta-analysis. Gastrointest Endosc 2025; 101: 551-557.e555.
11. Nagata M. Challenges in interpreting outcomes of underwater endoscopic submucosal dissection when dual-approach endoscopic submucosal dissection is included. Gastrointest Endosc 2026; 103: 640.
12. Nagata M. Underwater endoscopic submucosal dissection in the gastrointestinal tract: technical review and dual-approach endoscopic submucosal dissection. Clin Endosc 2026 (in press).
13. Nagata M. Tapered hood with wide holes in its sides for efficient air bubble removal during underwater endoscopic submucosal dissection. Dig Endosc 2022; 34: 654.
14. 永田充. 浸水下内視鏡装置用フード. 特許第7817724号 登録日2026年2月10日.













コメントを投稿するにはログインしてください。