はじめに
食道・胃・十二指腸・大腸の”癌(がん)”の治療と言えば、外科手術(開腹手術、開胸手術)を思い浮かべられる方が多いのではないでしょうか。
しかし、最近は胃カメラ・大腸カメラの先端から出した電気メスを用いて癌を切除する治療法、ESDが普及してきています。
ESDは、おなか・胸を切らない、体への負担が少ない治療です。
この記事では、湘南藤沢徳洲会病院 内視鏡内科でESDを担当している永田充が、治療の流れや適応、合併症などについて患者さん向けに解説します。
※この記事は2026年に内容を見直し、現在の診療内容に合わせて更新しています。
ESD(内視鏡的粘膜下層剥離術)の流れ

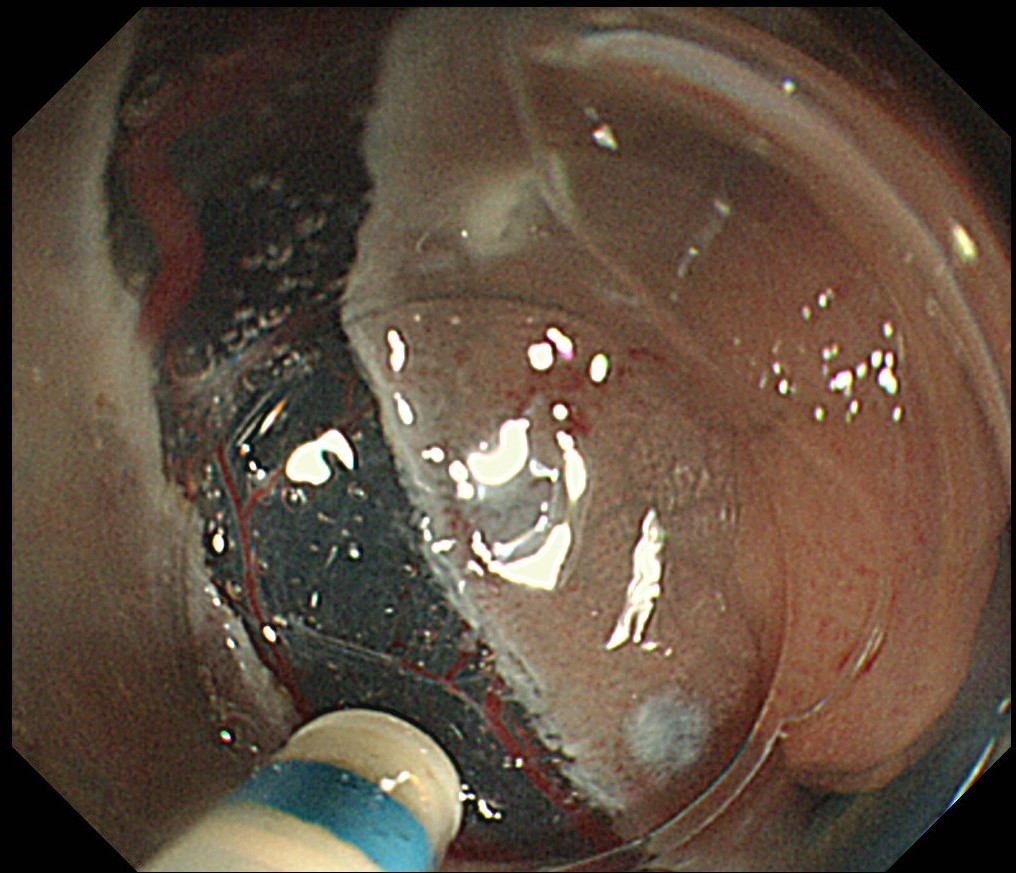
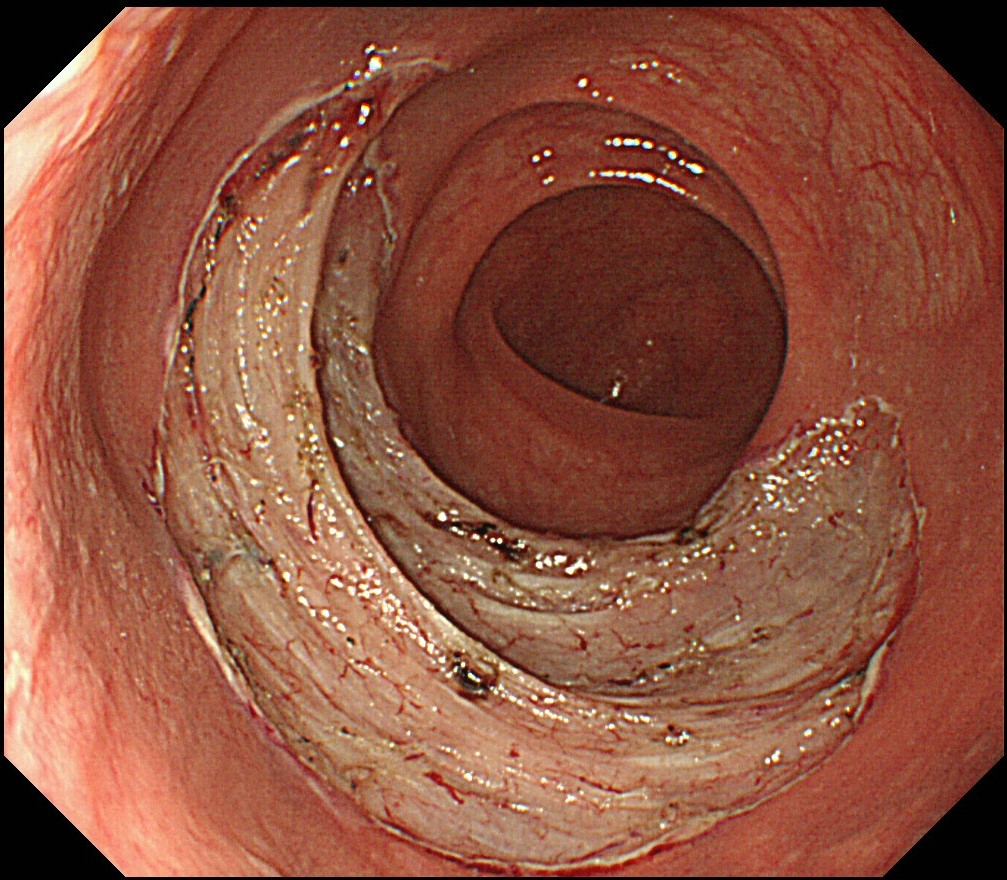
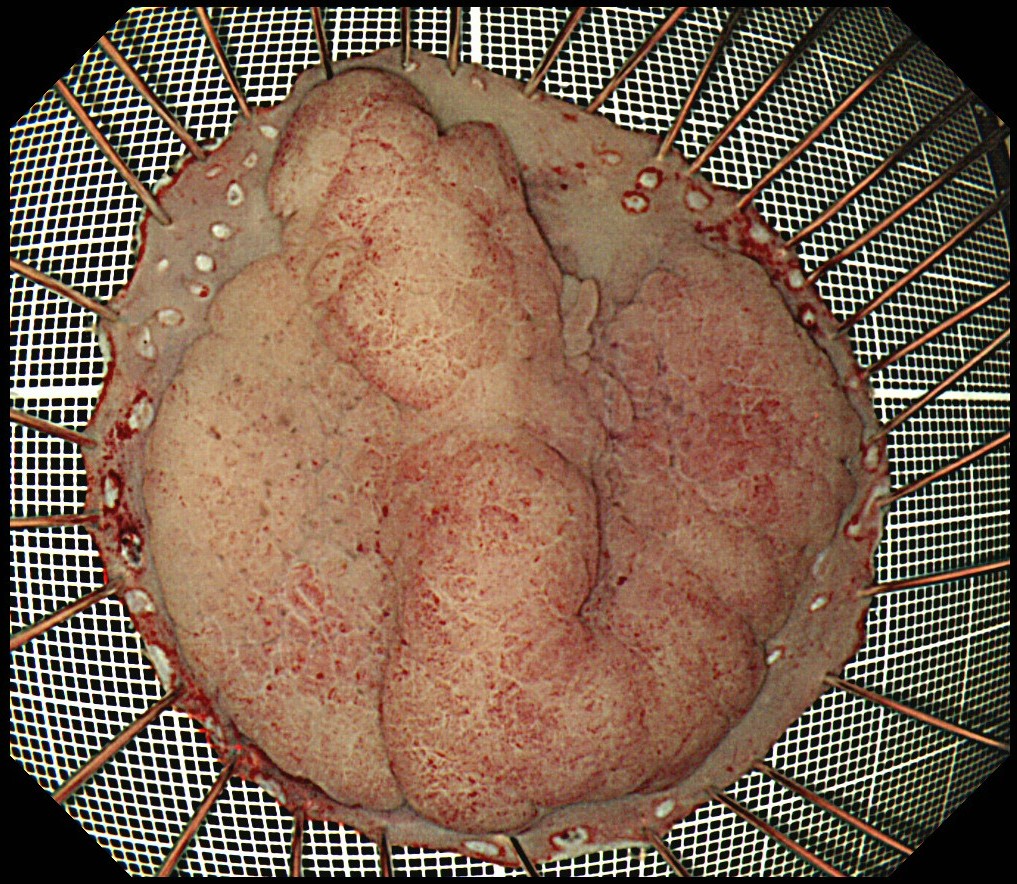
ESD(内視鏡的粘膜下層剥離術)とは
ESDとは「Endoscopic Submucosal Dissection」の略語で、日本語では、「内視鏡的粘膜下層剥離術」と言います。
ここで言う内視鏡とは、胃カメラ、大腸カメラのことです。
胃カメラ、大腸カメラの先端から出した電気メスで、癌、将来的に癌になる可能性がある良性腫瘍、ポリープなどを切除します。
なお、ESDは、外科で行われる腹腔鏡手術とは異なる治療法であることにご注意ください。
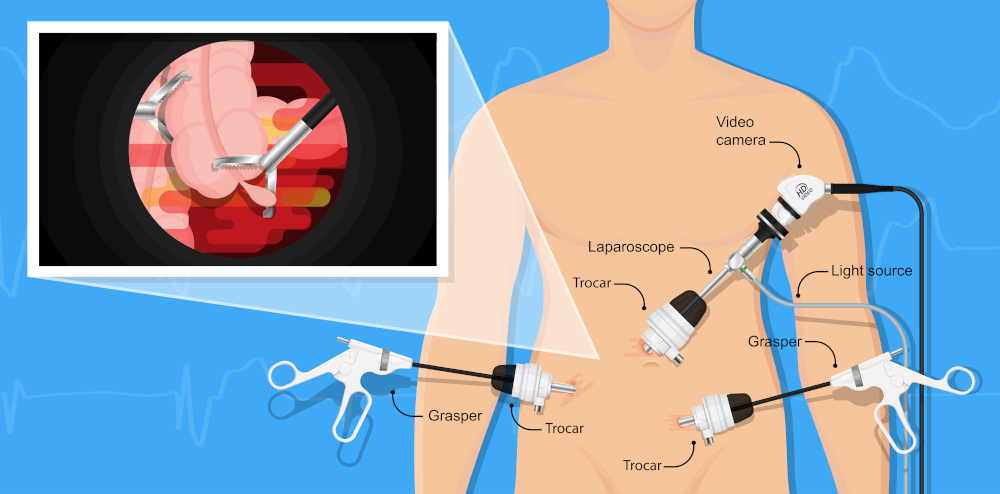
ESDは、内視鏡で臓器の内側から病変を剝がし取る治療のため、基本的におなかや胸にキズはできません。また、臓器を残すことが出来ます。

ESDではどこを切り取るのか
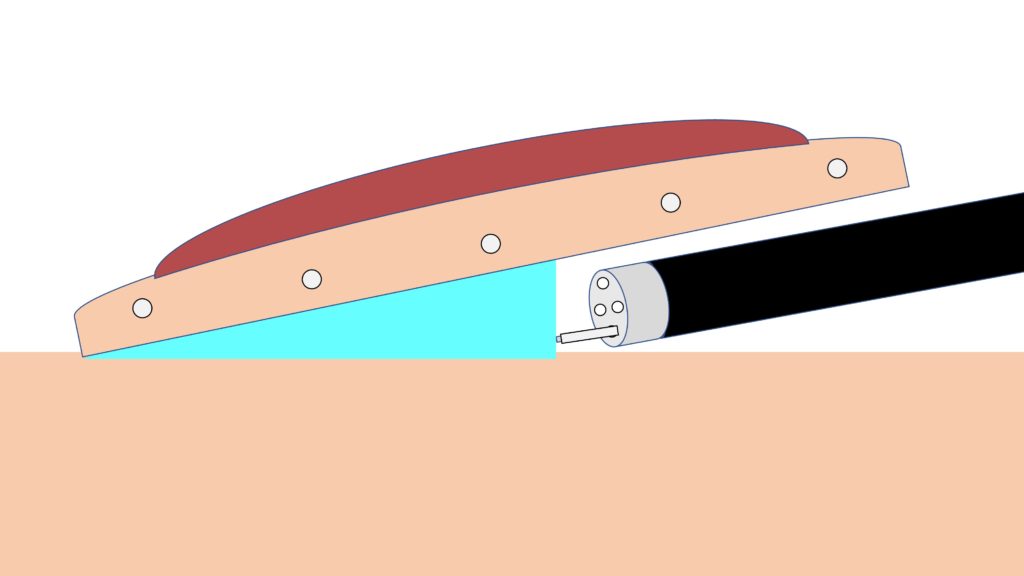
食道、胃、十二指腸、大腸の壁は、大まかに言うと粘膜、粘膜下層、筋層という3つの層からできています。
例えば、胃の壁は下の図のようになっています(分かりやすくするために、漿膜などは除き、簡略化してあります)。

イラストに示した通り、胃壁は内側から順に
・粘膜
・粘膜下層
・筋層
に分けられます。
筋層を切り取ると、胃壁に穴が開いてしまい(穿孔:せんこう、と言います)、腹膜炎などの重篤な合併症を引き起こす可能性があります。
そのため、ESDで切り取るのは、基本的に粘膜~粘膜下層までです。
ESDの手順
病変の範囲を診断する
胃カメラ、大腸カメラで病変の広がりを診断し、切除する範囲を決めます。
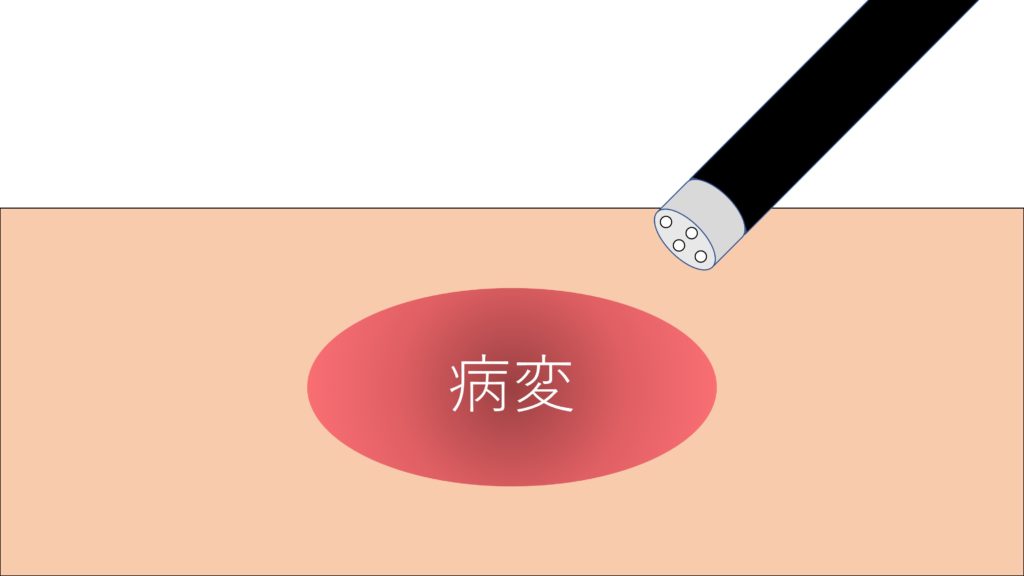
病変の周りに目印を付ける(マーキング)
病変の範囲を診断し、その外側の粘膜を電気メスで焼いて、マークを付けます。このマークが、切除する範囲の目印になります。
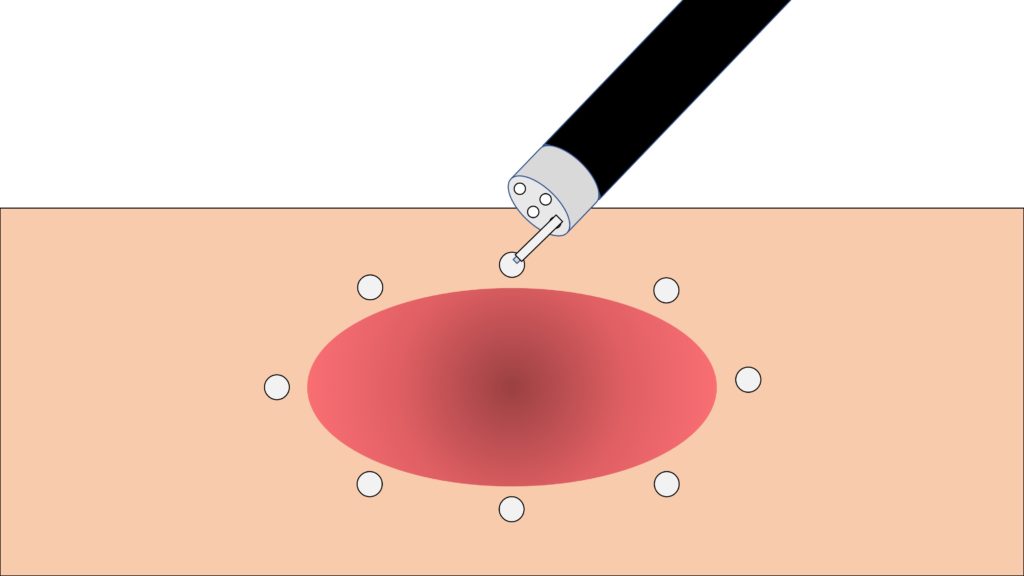
粘膜下層に液体を注入して浮かせる(局注)
消化管の壁は薄いため、そのままの状態で電気メスで切ると、筋層まで傷ついてしまい、穴が開いてしまいます。そのため、粘膜の下(粘膜下層)に液体を注入して厚くします。注入する液体には、生理食塩水、ヒアルロン酸などの種類があります。
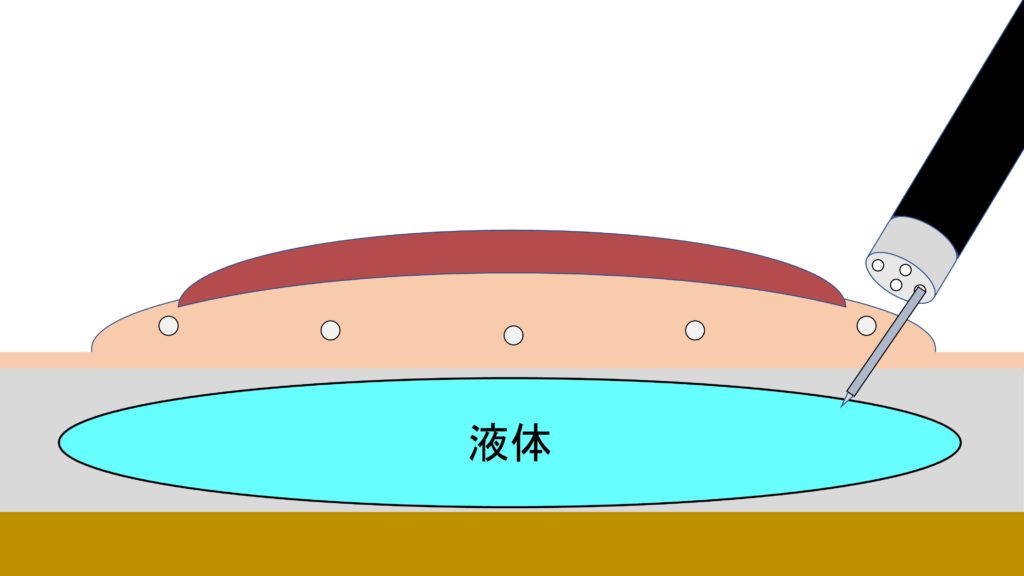
粘膜を切る(粘膜切開)
粘膜を切ると、その下にある粘膜下層が見えてきます。
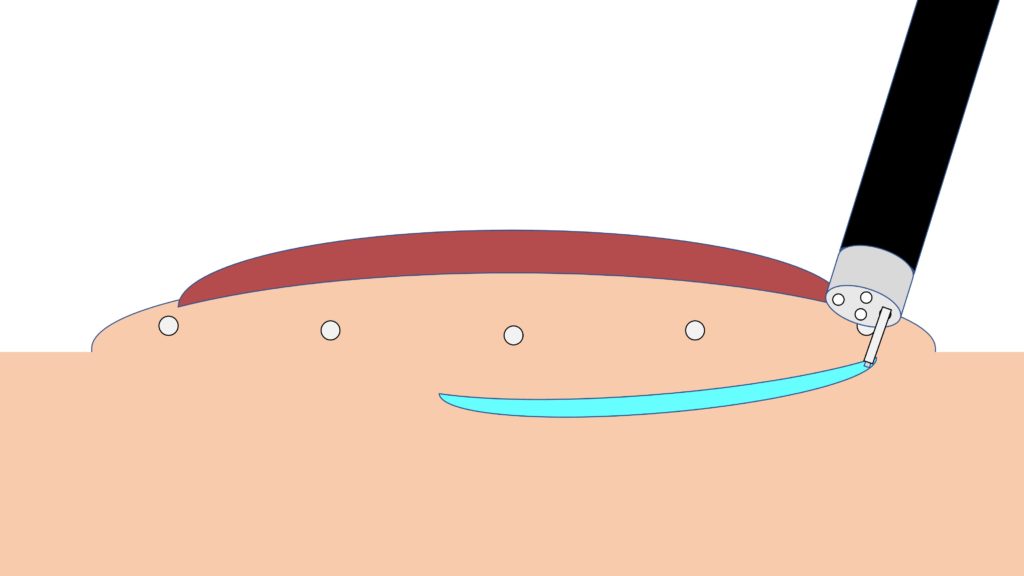
粘膜の下の組織を剥がす(粘膜下層剥離)
粘膜の下の組織(粘膜下層)を、電気メスで剥がしていきます。
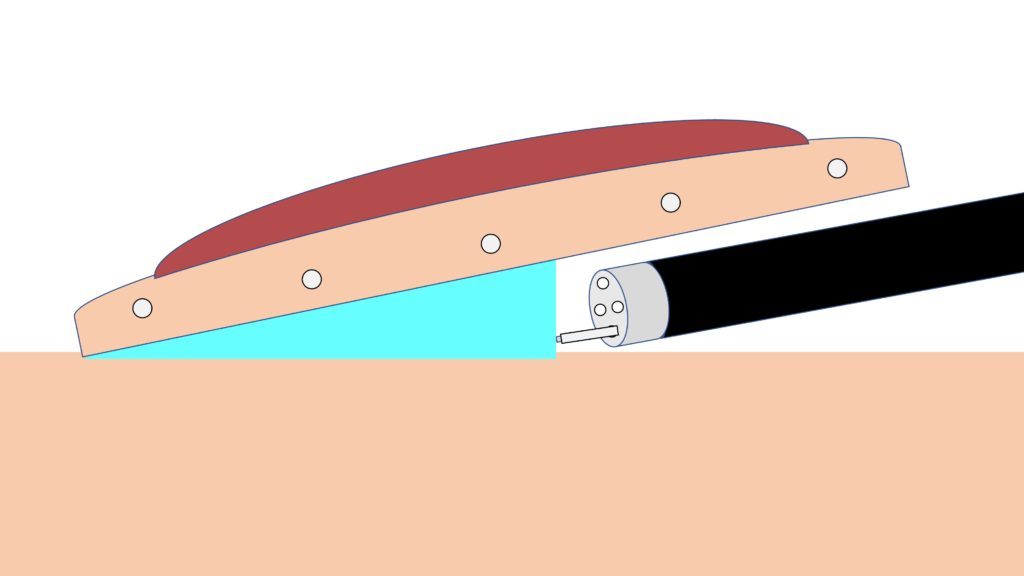
粘膜下層が硬くなる「線維化」があると、ESDで病変を剥がす操作が難しくなります。
粘膜下層を全て剥がすことで病変の切除が完了します。
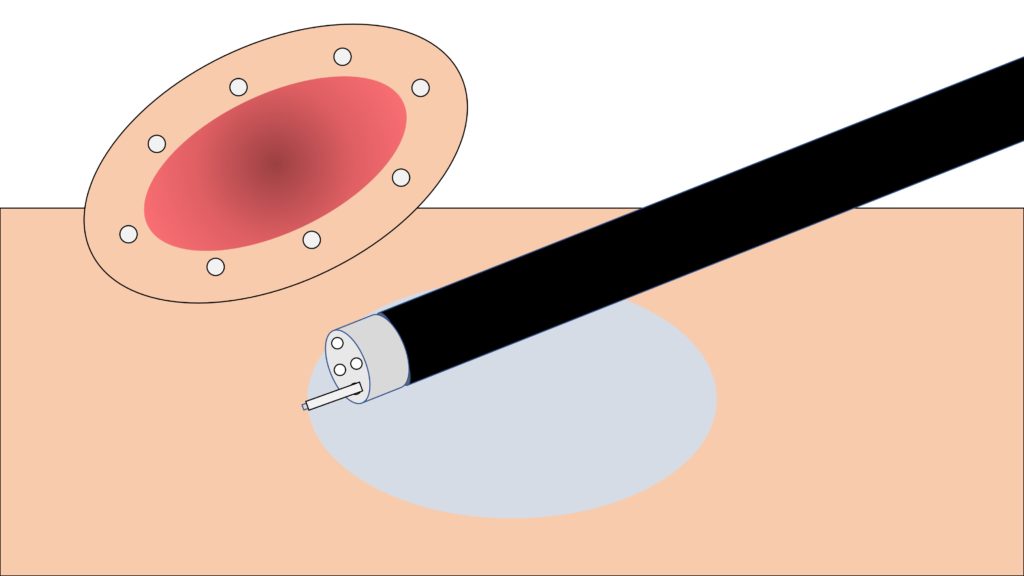
切除した部位は、キズ(潰瘍)になります。自然に治っていきますが、完全にキズ(潰瘍)が閉じるまで2か月程度かかります。
ESD術後は、穿孔がなければ、あまり痛みは出ません。症状があっても違和感程度で、自然に治る場合が多いです。
ESD術後は麻酔が覚めればトイレへの歩行程度はその日の内から可能な場合が多く、翌日または翌々日からは食事も再開出来る場合が多いです。
ESDの適応
ESDの適応の原則は、「転移の可能性がほとんどない初期の癌」であることです。
ESDは、癌の部分だけを臓器の内側から剥がしとる治療です。臓器の外側に癌の転移があったとしたら、癌が転移した部位はそのままになってしまいます。
そのため、どのような癌であってもESDで治せる、というわけではありません。
それでは、ESDで治すことが出来る「転移の可能性がほとんどない初期の癌」とは、具体的にはどのような癌でしょうか?
実は今までの統計で、その特徴が分かっています。
次の項でご説明します。
早期癌(がん)と進行癌の違い
ESDの適応をご理解いただくためには、早期癌と進行癌の違いを知っていただく必要があります。
早期癌なのか、進行癌なのかは、癌の根の深さ(深達度)で決まります。
消化管の壁を横から見たイラストを提示します(分かりやすくするため、簡略化してあります)。
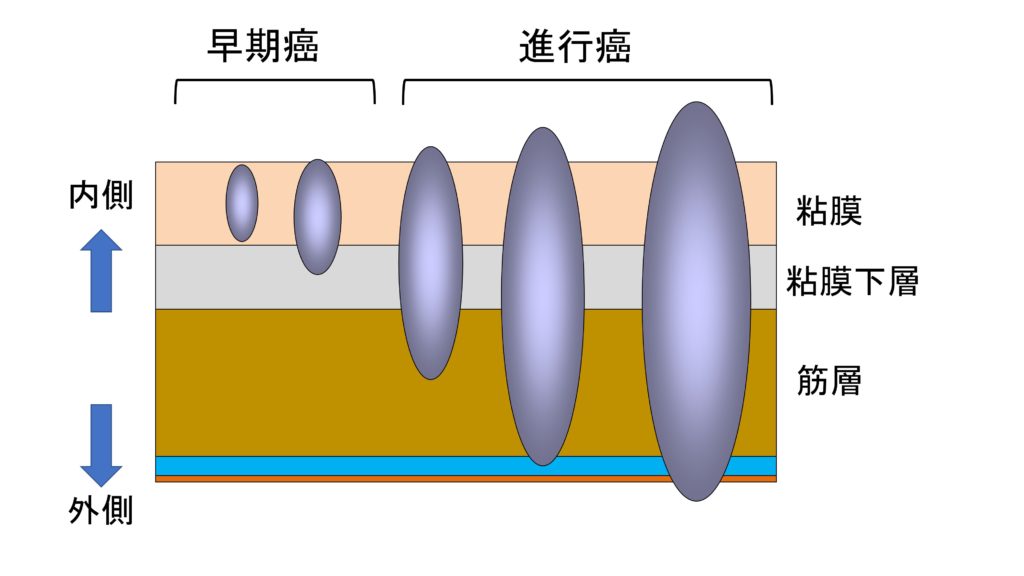
胃、大腸では粘膜下層までの癌を「早期癌」、筋層まで到達したものを「進行癌」と呼びます。
食道では粘膜までの癌を「早期癌」、粘膜下層までの癌を「表在癌」、筋層まで到達したものを「進行癌」と呼びます。

癌が粘膜内にとどまっている段階では、一般的に転移の可能性は低いと考えられます。
しかし、癌が粘膜下層まで深く入り込むと、血管やリンパ管を通って、他の臓器やリンパ節へ転移する可能性が出てきます。癌が深く入り込むほど、転移の可能性は高くなります。
また、壁を破って外へ癌が出てくると、癌細胞が壁の外へまき散らされてしまいます(播種:はしゅ)。
ESDの適応となる癌とは
ESDの適応の原則は、「転移の可能性がほとんどない初期の癌」であり、ESDの対象となる癌には、学会のガイドラインに基づいた基準があります。細かく基準が設けられており、専門的になり過ぎるため、ここでは大まかな考え方をお示しします。
癌が粘膜内にとどまっている場合
一般的に転移の可能性は低いと考えられます。ただし、癌の種類や、顕微鏡で見たときの性質によって判断が変わるため、最終的にはガイドラインや検査結果をもとにESDの適応を判断します。
癌が粘膜下層へ浸潤している場合
粘膜下層への癌の浸潤が浅ければ、他の条件によっては癌が転移する確率がそれほど高くないことがあり、ESDの適応になる場合があります。
しかし、粘膜下層の深い部分まで癌が浸潤している場合は、癌が転移する可能性が比較的高くなります。すでに目に見えない転移がある場合、ESDだけでは治療が不十分になる可能性があります。そのため、粘膜下層の深部に浸潤した癌は、基本的にESDの適応外となります。
進行癌の場合
進行癌は粘膜下層を超えて、筋層まで癌が浸潤した状態です。
ESDでは筋層を切除することは基本的にできないため、進行癌はESDの適応外です。この場合は、外科手術、薬物療法、放射線治療などを含めて治療方針を検討します。
診断的治療の考え方
癌の根の深さを、ESDを行う前に100%正確に診断することは、現在の医学では困難です。そのため、癌の根の深さの診断が難しい場合には、ESDで癌を切除し、切除した組織を顕微鏡で詳しく調べたうえで、その後の方針を決めることがあります。このような方法を、「診断的治療」と呼びます。
医療の現場では、ESDにするか、外科手術などの他の治療にするかで迷う場面があります。このような場面では、ESDによる診断的治療が有用な場合があります。ただし、診断的治療としてESDを行うかどうかは、病変の深さ、大きさ、形、患者さんの全身状態などを踏まえて慎重に判断します。
手術が難しい場合にESDを検討することがあります
癌の粘膜下層深部への浸潤が疑われたとしても、以下のような場合は、ESDを検討する余地があります。
- 患者さんが高齢で、外科手術に耐えられない可能性がある場合
- 患者さんの全身の状態が悪く、外科手術に耐えられない可能性がある場合
- 患者さんが外科手術を希望されない場合
ただし、このような場合でも、ESDで対応できるかどうかは、病変の進行度や転移リスクを踏まえて慎重に判断します。
・癌が粘膜の中に留まっている
→ ESDの適応(例外あり)
・癌が粘膜下層へ浸潤しているが、浅い浸潤
→ ESDの適応の可能性あり
・癌が粘膜下層へ深く浸潤している
→ ESDの適応“外”(例外あり)
・癌が筋層まで浸潤している(進行癌)
→ ESDの適応“外“
ESDの利点
近年では、ESDは広く普及しており、早期がん治療の重要な選択肢になっています。以下、ESDの利点を述べます。
おなかや胸に傷跡が出来ない
ESDは、胃カメラや大腸カメラから出した電気メスで、胃腸の壁の内側を剥がして癌を切除する方法のため、おなかや胸に傷跡が出来ることはありません。
後遺症が残りにくい
ESDでは臓器の一部や全部を切除するわけではないため、外科手術に比べて機能への影響は少ないことが多いです。ただし、切除する場所や範囲によっては、狭窄などの合併症が起こることがあります。
外科手術では、臓器の一部あるいは臓器自体を切除します。そのため、本来、臓器が果たしていた機能が失われ、後遺症が残る可能性があります。例えば、胃がんの外科手術の後は胃切除後障害が起きることがあります。
胃切除後障害の発生率は25~40%とされており、しばしば生活への支障をきたしQOL(quality of life、生活の質のこと)の低下がみられるため対処・治療が必要となる。
日臨外会誌 77( 5 ),1007―1022,2016
入院期間が短い
ESDの入院期間は1週間程度です(病院によって多少の違いがあります)。一方、外科手術は、術式によって差がありますが、基本的にESDより長い入院期間が必要になります。
ESDにおける麻酔
ESDで用いられる麻酔の方法には、主に静脈麻酔、全身麻酔があります。
- 静脈麻酔:点滴から薬を投与し、眠った状態で治療を行います。薬の量を安全な範囲で調整しながら、眠りの深さをコントロールします。
- 全身麻酔:薬により意識をなくします。安全に呼吸を管理するため、口から気管にチューブを入れ、人工呼吸器で呼吸を管理することが多いです。
ESDは、多くの場合、静脈麻酔で行われます。
ただし、以下のような場合は、全身麻酔で行われることもあります。
・治療時間が長くなることが術前に予想される場合
・静脈麻酔が効きにくいことが術前に分かっている場合
・咽頭、十二指腸のESD
実際の麻酔方法は、病変の部位、治療時間の見込み、患者さんの全身状態を踏まえて決定します。
ESDの合併症
合併症とは、手術や検査などが元になって起こる病気のことです。
ESDは体に負担が少ない治療ですが、薄い消化管壁の一部を剥がしとるため、合併症が起こる可能性があります。
代表的な合併症として、出血、穿孔(せんこう:腸の壁に穴があくこと)があります。
ESD術後の出血
ESDを行った部位は、キズ(潰瘍)になっており、術後にキズから出血することがあります。ESDを行った日から2週間以内に起きることが多いです。
出血量が多い場合は、血圧が下がるなど危険な状態になることがあります。そのため、症状や出血の程度に応じて、胃カメラや大腸カメラでの止血処置、輸血などで対応します。
ESD術後の出血による症状
血圧が下がってくると、ふらつき、めまい、意識がぼんやりするなどの症状が出てきます。これらは、ESDを行った部位によらず、共通な症状になります。このような症状が起きている場合は、かなりの出血が起きている可能性があります。
食道、胃での出血では、真っ赤な血を吐く、黒い便が出るといった症状が出ることが多いです。
大腸での出血では、排便時に便器が赤く染まる、血液交じりの便が出るなどの症状が出ることが多いです。
これらの症状が起きている場合は、すぐに胃カメラや大腸カメラでキズのチェックをして、出血していれば血止めの処置、輸血などの対応が必要になります。
穿孔(せんこう)
穿孔とは、胃腸の壁に穴があくことを意味します。
ESDでは、筋層のすぐ上にある粘膜下層を剥がすため、他の内視鏡治療に比べ、穿孔が起きる可能性が比較的高くなります。
穿孔が起きた場合、内視鏡で閉じる処置や抗菌薬治療で対応できることもありますが、状態によっては緊急で外科手術が必要になる場合があります。
ESD後に、強い痛みが起きた場合は、穿孔の可能性があります。入院中であれば、担当している看護師、医師に痛みがあることを伝えましょう。退院後に急に痛みが出た場合は、速やかに病院を受診し、医師の診察を受けるようにして下さい。
まとめ
当科では、通常のESDに加えて、病変の部位や状況に応じてトラクション法やUnderwater ESD(浸水下でのESD)なども組み合わせ、安全で確実な切除を目指しています。治療方法は、病変の大きさ、場所、深さ、患者さんの全身状態を踏まえて慎重に判断します。当科での治療をご希望の場合は、外来をご予約のうえ、受診してください。
▶この記事を書いた人
永田充(消化器内視鏡専門医/湘南藤沢徳洲会病院 内視鏡内科 部長)
詳しいプロフィール・実績はこちら
関連サイト
▶ 永田充 医師のアメブロはこちら
ピロリ菌、食道がん・胃がん・大腸がん、内視鏡検査(胃カメラ・大腸カメラ)などについて、患者さん向けに分かりやすく解説しています。
▶ 専門家向けの解説(note)はこちら
Underwater ESDなど、より専門的な内容をまとめています。






コメントを投稿するにはログインしてください。